難免早產:除有規律性子宮收縮,間歇期漸短、持續時間漸長,且強度不斷增加之外,伴有子宮頸容受≥75%及子宮頸擴張≥2cm;或有進行性子宮頸容受及子宮頸擴張,且伴陰道血性分泌物或胎膜已破,情況與足月妊娠臨床相仿。
(一)發病原因
約30%的早產無明顯原因。常見誘因有:
1、孕婦方面
(1)子宮過度膨脹 雙胎或多胎妊娠,羊水過多可使宮腔內壓力高,提早臨產而發生早產。
(2)子宮頸口關閉不全 在解剖上,子宮頸部位並無真正的括約肌樣的排列,結締組織的成分中主要是膠原纖維,彈性強,對妊娠宮頸有括約肌樣作用。妊娠中期,子宮峽部延伸而形成子宮下段過程中,宮頸內口鬆弛而羊膜腔內壓逐漸增加,宮頸口被動擴張,羊膜囊向頸管膨出,因張力改變或感染因素以致胎膜破裂,發生胎膜早破而致早產。
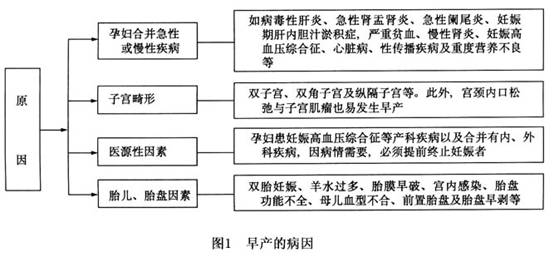
(3)合并急性或慢性疾病,如病毒性肝炎、急性腎炎或腎盂腎炎、急性闌尾炎、病毒性肺炎、高熱、風疹等急性疾病;心臟病、糖尿病、嚴重貧血、甲狀腺功能亢進、高血壓病、無癥狀菌尿等慢性疾病。
(4)合并子宮畸形(如雙角子宮、縱隔子宮)、子宮頸松馳、子宮肌瘤。
(5)妊娠合并症 妊娠合并慢性腎炎,妊娠合并心臟病,妊娠合并肝炎及妊娠合并紅斑狼瘡等,一方面由於內科合并症均可引起母親全身缺血缺氧,胎盤灌注量也不足,易誘發早產;另一方面,疾病的嚴重性給母親帶來危險,為了母親安全造成醫源性早產。
(6)妊娠併發症 前置胎盤、胎盤早期剝離、妊娠高血壓綜合征、妊娠肝內膽汁淤積症。
(7)吸煙、吸毒、酒精中毒、重度營養不良。
(8)其他,如長途旅行、氣候變換、居住高原地帶、家庭遷移、情緒劇烈波動等精神體力負擔;腹部直接撞擊、創傷、性交或手術操作刺激等。
2、胎兒胎盤方面
(1)前置胎盤和胎盤早期剝離。
(2)羊水過多或過少、多胎妊娠。
(3)胎兒畸形、胎死宮內、胎位異常。
(4)胎膜早破、絨毛膜羊膜炎。
早產常見的原因見圖1。
(二)發病機制
1.生活方式 如吸煙、營養不良、孕期體重增加少及使用可卡因或乙醇等對早產及胎兒生長受限起重要作用。尤以孕期體重增加少為重要。孕期體重增加在一定程度上可以反映孕婦的營養狀況,蘇州人民醫院報告孕25~30周、30~36周二階段中孕婦體重增加≤0.27kg/周者,早產率為47.22%,而>0.27kg/周者,早產率降為18.75%(P<0.01)。國外有學者調查了孕期進餐次數對早產的影響,最佳飲食模式定為每天三餐加2次或以上點心,進餐次數少與早產有關。酗酒不僅引起早產,而且明顯增加早產兒腦損傷的危險。美國每年因吸煙引起3.2萬~6.1萬的低出生體重兒出生。孕晚期性交過頻可致早產,因精液中前列腺素分泌較多或陰道出血而引起子宮收縮。其他因素包括孕婦年齡過小(<18歲)、過大(>40歲),體重過輕(<45kg=,身材過矮(身高<150cm=及強體力勞動者。
2.心理因素 許多學者研究發現心理緊張與早產有直接關係。如家庭不和睦、厭惡小孩、經濟條件差等均可嚴重影響孕婦的情緒。其機制可能與促腎上腺激素釋放激素(corticotropin releasing hormone,CRH)介導胎膜胎盤組織前列腺素釋放有關。
3.遺傳因素 既往的早產史與以後的早產明顯相關。1995年Kristensen等對丹麥婦女13967次妊娠的分析結果與此幾乎一致。有早產史的婦女不僅自己有早產複發的危險,而且這種危險還傳給其子女。Wang(1995)和Poller(1996)等發現早產有家庭聚集現象。另外早產有種族差異,同等社會經濟狀況黑人較白人早產率高50%。所以認為早產與遺傳有關。
4.孕期感染
(1)絨毛膜羊膜感染:是早產的十分重要原因。感染主要源於宮頸、陰道的微生物,部分來自宮內感染。病原體包括需氧菌及厭氧菌、沙眼衣原體、支原體等。關於感染引起早產的機制研究很多。現在認為感染引起早產是由於細菌內毒素刺激胎膜產生的細胞因子促發的。早產有關的細胞活性因子包括IL-1、TNF、IL-6。羊水中的血小板激活因子對細胞因子的激活有增強作用。而血小板激活因子是由胎肺及胎肝產生。因此胎兒對細菌感染引起的早產似乎有促進作用,這可能有利於胎兒從感染環境中解救自己。
(2)非生殖道感染性疾病:如腎盂腎炎、肺炎、瘧疾、流感等的發熱反應,能夠激活前列腺素的活性引起宮縮。
5.胎膜早破 早產中57%是發生在胎膜早破之後,尤其是胎膜早破後並發感染者,早產發生機會更大。
6.胎兒畸形 早產兒出生缺陷率為3.05%,其中致命性畸形佔73.41%。
7.子宮異常
(1)子宮畸形:如單角子宮、雙子宮、子宮縱隔等,因發育不良、宮腔過小或形態不規則而發生流產或早產。
(2)子宮過度膨脹:如雙胎或多胎、羊水過多均可使宮腔壓力增加,以致提早臨產而發生早產。
(3)宮頸內口關閉不全:在先天性宮頸發育不良患者及各種原因引起宮頸損傷或撕裂者,宮頸括約肌樣功能弱,孕中期以後,在峽部延伸而形成子宮下段的過程中,宮頸內口鬆弛或宮頸結締組織的連續性受到破壞,而羊膜腔內壓逐漸增加,宮口被動擴張,羊膜囊自宮頸管膨出而露於宮頸外口,最終因感染及宮腔內壓增加導致胎膜破裂而早產。
1.測定腫瘤壞死因子(TNF) TNF是一種巨噬細胞受刺激後產生的細胞活素,能刺激羊膜和蛻膜產生前列腺素,所以認為測定羊水中TNF遠比革蘭染色對診斷微生物的侵入更為敏感,一旦羊水中微生物侵入,刺激了細胞活素TNF分泌入羊水,則分娩不可避免。因此可以通過測羊水中有無TNF存在來預測早產。
2.測定胎兒纖維結合蛋白 胎兒纖維結合蛋白(fetal fibrinectin,FFN)是胎盤絨毛蛻膜組織合成的一種蛋白質。採用靈敏免疫測定(單克隆抗體FDC-6)妊娠後期宮頸或陰道分泌物、羊水、孕婦血漿中FF>50mg/L,即代表有早產可能。表示在宮縮作用下或是由於胎膜破裂,絨毛膜與蛻膜分離,釋放完整的或退化絨毛成分,進入宮頸及陰道分泌物。
3.測定胰島素樣生長因子結合蛋白-1 胰島素樣生長因子結合蛋白-1(IGFBP-1)是人子宮內膜基底細胞蛻膜化培育的分泌蛋白。已發現蛻膜細胞和人的肝臟分泌大量磷酸化的IGFBP-1,而羊水、胎兒血清和母體血漿中含有豐富的非磷酸化IGFBP-1。當臨近分娩時胎膜開始從蛻膜壁上分離,蛻膜和黏附其上的絨毛膜被相互分解成小碎片,少量磷酸化的IGFBP-1漏到宮頸分泌物中,宮頸陰道分泌物中磷酸化IGFBP-1的含量≥50μg/L,可作為早產預測。
4.測定催乳素 催乳素(prolactin,PRL)在妊娠期由蛻膜、母體垂體、胎兒垂體合成,經蛻膜進行羊膜腔內,促進前列腺合成和胎肺成熟。在孕婦宮頸-陰道分泌物中發現PRL,表明蛻膜-羊膜分離,PRL漏出,或某種因素造成羊膜亞臨床損害或破裂使羊膜腔中PRL流出。理論上可作為預測早產的手段。
B超檢查診斷標準,長期以來,對宮頸擴張和退縮程度的了解,多依靠傳統的Bishop評分。但指檢的缺點在於客觀性、重複性差,且僅能探及宮頸陰道部情況,不能了解宮頸全長。隨著超聲技術的發展,為客觀評估宮頸成熟情況開闢了一條新途徑。經陰道超聲及經會陰超聲優於腹部超聲。Bactolucci等研究48例早產孕婦的超聲影像變化後,提出早產的4點徵象:①宮頸長度<3cm;②宮頸內口擴張>1cm;③羊膜囊向頸管內突出;④子宮下段厚度<6mm。具備其一即可診斷早產。
假性宮縮:孕婦較長時間的用同一個姿勢站或坐,會感到腹部一陣陣的變硬(即出現肚子緊的癥狀),其特點是出現的時間無規律,程度也時強時弱。臨產前,由於子宮下段受胎頭下降所致的牽拉刺激,「假宮縮」的情況會越來越頻繁。
1.測定腫瘤壞死因子(TNF) TNF是一種巨噬細胞受刺激後產生的細胞活素,能刺激羊膜和蛻膜產生前列腺素,所以認為測定羊水中TNF遠比革蘭染色對診斷微生物的侵入更為敏感,一旦羊水中微生物侵入,刺激了細胞活素TNF分泌入羊水,則分娩不可避免。因此可以通過測羊水中有無TNF存在來預測早產。
2.測定胎兒纖維結合蛋白 胎兒纖維結合蛋白(fetal fibrinectin,FFN)是胎盤絨毛蛻膜組織合成的一種蛋白質。採用靈敏免疫測定(單克隆抗體FDC-6)妊娠後期宮頸或陰道分泌物、羊水、孕婦血漿中FF>50mg/L,即代表有早產可能。表示在宮縮作用下或是由於胎膜破裂,絨毛膜與蛻膜分離,釋放完整的或退化絨毛成分,進入宮頸及陰道分泌物。
3.測定胰島素樣生長因子結合蛋白-1 胰島素樣生長因子結合蛋白-1(IGFBP-1)是人子宮內膜基底細胞蛻膜化培育的分泌蛋白。已發現蛻膜細胞和人的肝臟分泌大量磷酸化的IGFBP-1,而羊水、胎兒血清和母體血漿中含有豐富的非磷酸化IGFBP-1。當臨近分娩時胎膜開始從蛻膜壁上分離,蛻膜和黏附其上的絨毛膜被相互分解成小碎片,少量磷酸化的IGFBP-1漏到宮頸分泌物中,宮頸陰道分泌物中磷酸化IGFBP-1的含量≥50μg/L,可作為早產預測。
4.測定催乳素 催乳素(prolactin,PRL)在妊娠期由蛻膜、母體垂體、胎兒垂體合成,經蛻膜進行羊膜腔內,促進前列腺合成和胎肺成熟。在孕婦宮頸-陰道分泌物中發現PRL,表明蛻膜-羊膜分離,PRL漏出,或某種因素造成羊膜亞臨床損害或破裂使羊膜腔中PRL流出。理論上可作為預測早產的手段。
B超檢查診斷標準,長期以來,對宮頸擴張和退縮程度的了解,多依靠傳統的Bishop評分。但指檢的缺點在於客觀性、重複性差,且僅能探及宮頸陰道部情況,不能了解宮頸全長。隨著超聲技術的發展,為客觀評估宮頸成熟情況開闢了一條新途徑。經陰道超聲及經會陰超聲優於腹部超聲。Bactolucci等研究48例早產孕婦的超聲影像變化後,提出早產的4點徵象:①宮頸長度<3cm;②宮頸內口擴張>1cm;③羊膜囊向頸管內突出;④子宮下段厚度<6mm。具備其一即可診斷早產。
難免早產的處理方法如下: (1)藥物抑制宮縮
應用條件:凡符合以下條件者,可應用宮縮抑制劑以延長妊娠數天,為腎上腺皮質激素促胎肺成熟爭取時間;或數周,使胎兒能繼續在宮內發育生長,以降低新生兒死亡率及病率:
①難免早產診斷明確;
②妊娠28周以上;
③無繼續妊娠的禁忌證;
④胎兒能繼續健康成長;
⑤子宮頸擴張≤4cm,產程尚處於潛伏期,或即將進入活躍期。
藥物的選擇及作用機制:按作用機制,宮縮抑制劑可分為兩大類:
第一類:阻斷或抑制釋放合成宮縮物質,如乙醇、前列腺素合成酶抑制劑等;
第二類:改變子宮肌對宮縮物質的反應性,如硫酸鎂、β2-腎上腺能受體興奮劑、降壓藥等。如不能阻止產程進展,應立即停用。
目前常用的藥物有吲哚美辛(消炎痛),硫酸鎂,β2-腎上腺素能受體興奮劑,鈣拮抗劑。
(2)藥物促胎肺成熟
估計早產已難以避免,應在給予產婦宮縮抑制劑的同時,肌內注射、靜脈滴注或羊膜腔內注射腎上腺糖皮質激素以促胎肺成熟而預防早產兒出現呼吸窘迫綜合征,提高早產兒生存率。
目前常用的藥物有地塞米松、倍他米松。
<< 難入睡或易驚醒 難免流產或不可避免流產 >>